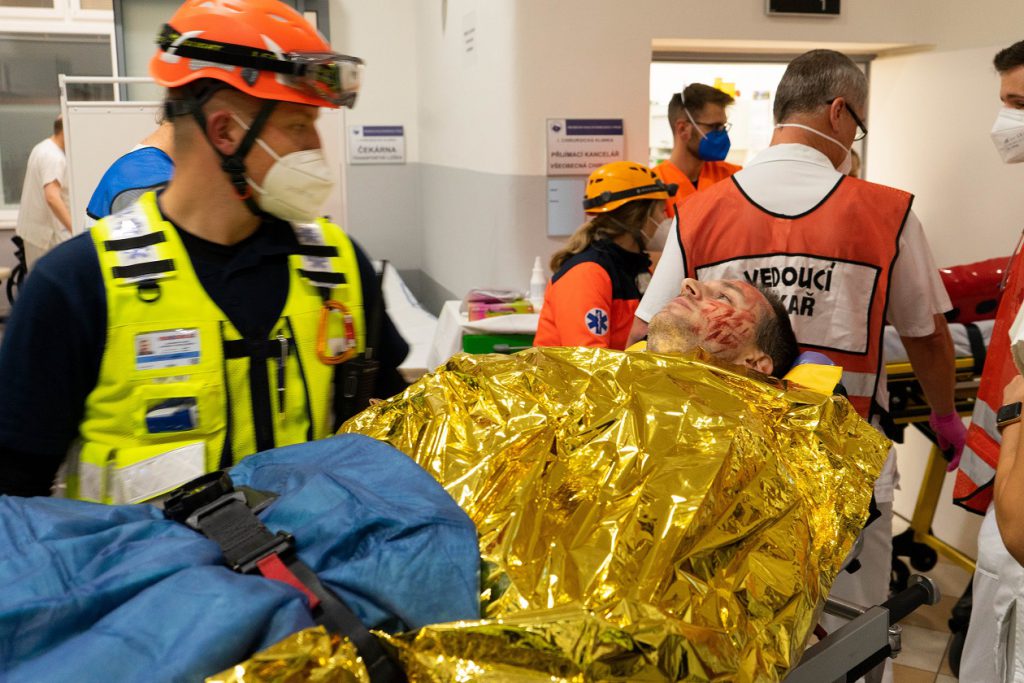
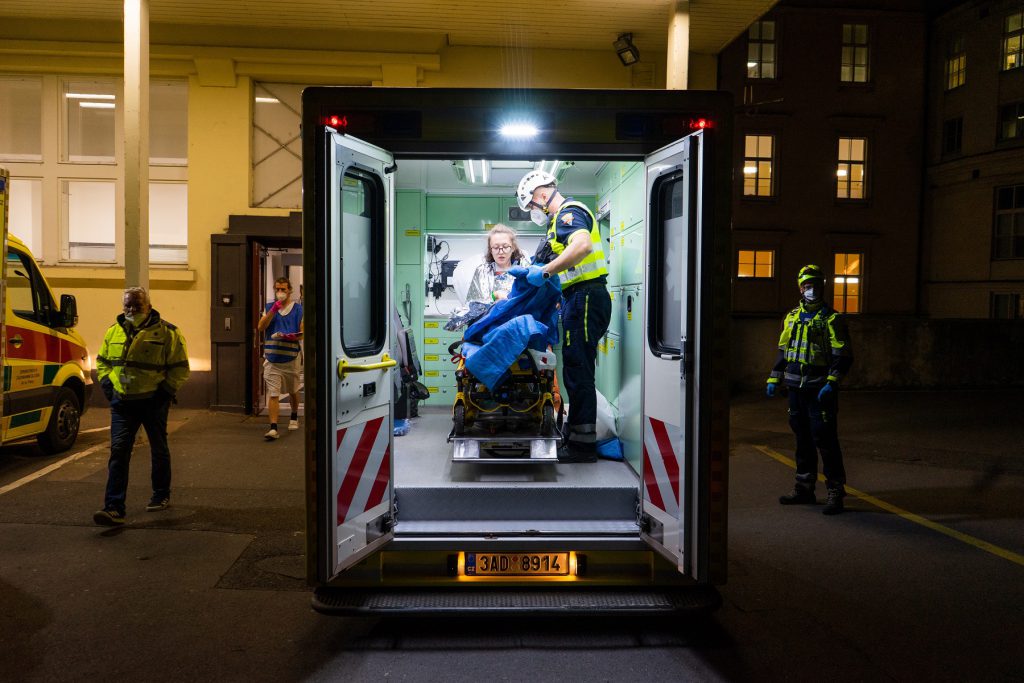
Pravidelná cvičení aktivace traumatologického plánu, absolvování mezinárodních stáží v oboru traumatologie a medicíny katastrof či licencovaných kurzů DTSC (Definitive Trauma Surgery Care) a ATLS (Advanced Trauma Life Support), které jsou nezbytné pro správné řešení hromadných neštěstí. Tak se připravují lékaři I. chirurgické kliniky VFN a 1. LF UK na případné válečné útoky, teroristické akce a jiné humanitární katastrofy. Nedílnou součástí příprav je také pravidelná účast traumatologů na zahraničních misích, kde operují zraněné přímo v místech konfliktů a sbírají potřebné zkušenosti.

„Násilí bohužel narůstá nejen ve vzdálených zemích a světadílech, ale i v Evropě. A s ohledem na současné dění na Ukrajině je jasné, že se může jakákoli katastrofa nebo teroristický útok stát i u nás. Je proto velmi důležité, abychom byli připraveni. Na naší klinice pořádáme různá cvičení, spolupracujeme na mezinárodní úrovni s řadou států, například s Německem nebo Izraelem, který má s válečnými konflikty bohaté zkušenosti. Všichni naši traumatologové absolvovali řadu stáží, kurz DTSC či ATLS zajišťující jednotný přístup k pacientům ve vážných stavech a po úrazech, poskytujeme dokonce výcvik příslušníkům Útvaru rychlého nasazení a snažíme se podle mezinárodních norem edukovat i naše mladé lékaře,“ uvedl přednosta I. chirurgické kliniky VFN a 1. LF UK prof. MUDr. Zdeněk Krška, DrSc. s tím, že VFN je díky dlouhodobé práci kliniky velice slušně připravena na případné ošetření většího počtu pacientů po hromadném neštěstí. Vždy je ale podle něj prostor pro zlepšení.
Na chirurgii provádí lékaři pravidelná cvičení aktivace traumatologického plánu. Mimořádné události s více zraněnými mají totiž přesně psaný scénář pomoci. Poskytovatelé lůžkové či jednodenní péče musí ze zákona aktivovat tzv. traumaplán minimálně jednou za rok. Lékařům ve VFN se to daří i dvakrát či třikrát, a to různými způsoby. „Je několik druhů nácviků. Ten nejrealističtější a zároveň nejdražší je s namaskovanými figuranty, které reálně vyšetřujeme, odesíláme na rentgen, sono, CT a následně na JIP a operační sály. Dále využíváme i tzv. tabulový nácvik s magnetickými figurkami, které představují reálné lékaře, sestry, sanitáře a pacienty s připravenými zraněními. Nedílnou součástí je ale také aktualizace telefonních čísel a personálu. Nevěřili byste, kolik se toho změní za pouhé tři měsíce,“ přiblížil průběh traumatického plánu vedoucí lékař traumatologického oddělení I. chirurgické kliniky VFN a 1. LF UK doc. MUDr. Filip Burget, Ph.D., a doplnil: „Ke zlepšení bychom ještě potřebovali nastavit vnitřní systém komunikace pomocí vysílaček. Telefonní linky jsou často přetížené a neumožňují paralelní hovor, aby všichni zúčastnění byli informování v reálném čase. Dále je potřeba navýšit prostor pro třídění pacientů tzv. triage či zvýšit bezpečnost pracoviště v čase, kdy se personál věnuje zraněným, například ve spolupráci s Policií ČR. Na druhou stranu minulé akce jako byl náraz autobusu v Hostivicích, výbuch plynu v Divadelní ulici nebo srážka tramvaje na Karlově náměstí ukazují dobrou připravenost naší nemocnice.“
Traumatologové z VFN mají navíc bohaté zkušenosti ze zahraničních misí. Několik let již vyjíždí do zemí, kde řeší následky humanitárních katastrof a operují zraněné pacienty přímo v místech konfliktů v rámci programu MEDEVAC. Velkou inspirací jsou pro lékaře traumatologická centra a oddělení akutního příjmu v Izraeli, a sice v Tel Avivu a Jeruzalémě. Vzhledem k častým teroristickým útokům v zemi a víceméně trvalé hrozbě válečného konfliktu jsou centra speciálně zaměřena na řešení následků střelných, bombových, a dokonce i chemických útoků. „V Izraeli má každá nemocnice povinnost vyčlenit 20 procent své lůžkové kapacity pro oběti teroristického útoku a měla by být schopna zajistit akutní péči odpovídající minimálně počtu 50 procent své lůžkové kapacity. Velkou výhodou je identické uspořádání všech prostor včetně vybavení určených pro hromadná neštěstí ve velkých nemocnicích v celé zemi, což umožňuje snazší orientaci v případě nutnosti využití personálu z jiných zařízení,“ sdělil doc. Filip Burget s tím, že na zahraničních misích naši lékaři nejčastěji řeší komplikace zlomenin, jako jsou paklouby, zhojení ve špatném postavení, infekty, ale pečují i o pacienty, kteří žádné ošetření neměli a přichází k lékaři například až měsíc po zranění, protože si péči nemohli dovolit nebo nebyla k dispozici. V zemích s válečným konfliktem se pak nejčastěji věnují střelným a střepinovým poraněním, se kterým se v našich podmínkách příliš nesetkávají. „Asi nejvypjatější situaci jsem zažil na misi v Libyi bezprostředně po pádu Kaddáfího v roce 2011 a následně v Iráku. Operovali jsme jen asi 70 kilometrů od Mosulu, kde probíhala ofenzíva proti Islámskému státu. V obou případech jsme byli pod ochranou URNy,“ přiblížil doc. Filip Burget, který jezdí zachraňovat pacienty do kritických oblastí již 10 let.